بطن چپ
بطن چپ (بطن: از لاتین ventriculus به معنی شکم کوچک) ساختاری از قلب است که به عنوان نقطه عبور خون اکسیژن دار به بدن عمل می کند.
آناتومی بطن چپ
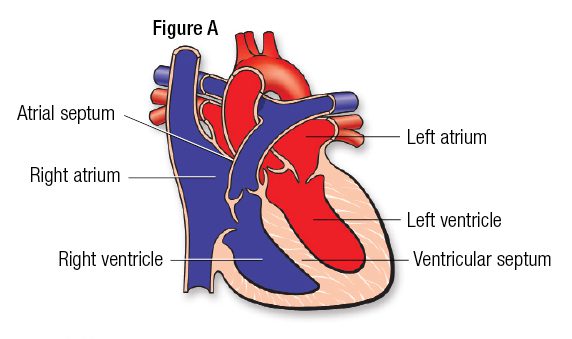
موقعیت. قلب که در سطح مدیاستن میانی در قفسه سینه قرار دارد، به دو قسمت راست و چپ تقسیم می شود. هر یک از این قسمت ها دارای دو حفره، یک دهلیز و یک بطن است (1). بطن چپ از روزنه دهلیزی (بین دهلیز و بطن) تا راس قلب امتداد دارد (2).
ساختار کلی. بطن چپ یک حفره تشکیل می دهد که توسط (1) محدود شده است:
- سپتوم بین بطنی، دیواره ای که آن را از بطن راست در قسمت میانی آن جدا می کند.
- سپتوم دهلیزی، دیواره کوچکی که آن را از دهلیز راست در سطح میانی و فوقانی آن جدا می کند.
- دریچه میترال، دریچه ای که آن را از دهلیز چپ در سطح بالایی آن جدا می کند.
- دریچه آئورت، دریچه ای که آن را از آئورت در قسمت زیرین آن جدا می کند.
ساختار داخلی. بطن چپ شامل ترابکول های گوشتی (ستون های گوشتی) و همچنین عضلات پاپیلاری است. اینها توسط طناب های تاندون به دریچه میترال متصل می شوند (1).
دیوار. ضخامت دیواره بطن چپ سه برابر دیواره بطن راست است. از سه لایه (1) تشکیل شده است:
- اندوکارد، یک لایه داخلی متشکل از سلول های اندوتلیال که بر روی بافت همبند قرار دارند.
- میوکارد، یک لایه میانی که از فیبرهای ماهیچه ای مخطط تشکیل شده است.
- پریکارد، لایه بیرونی که قلب را در بر گرفته است.
رگزایی. بطن چپ توسط عروق کرونر تامین می شود (1).
عملکرد بطن چپ
مسیر خونبه خون در یک جهت از طریق قلب و سیستم خونی گردش می کند. دهلیز چپ خون غنی از اکسیژن را از وریدهای ریوی دریافت می کند. سپس این خون از دریچه میترال عبور می کند تا به بطن چپ برسد. در دومی ، خون از دریچه آئورت عبور می کند تا به آئورت برسد و در سراسر بدن توزیع شود (1).
انقباض بطنی. عبور خون از بطن چپ از چرخه قلبی پیروی می کند. مرحله دوم به دو مرحله تقسیم می شود: سیستول، مرحله تنش و دیاستول، مرحله آرامش (1) (3).
- سیستول بطنی سیستول بطنی در پایان دیاستول، زمانی که بطن چپ از خون پر می شود، شروع می شود. دریچه میترال بسته می شود و باعث افزایش فشار در بطن چپ می شود. فشار وارد شده توسط خون منجر به انقباض بطن چپ و باز شدن دریچه آئورت می شود. سپس خون از طریق آئورت تخلیه می شود. بطن چپ خالی می شود و دریچه آئورت بسته می شود.
- دیاستول بطنی. دیاستول بطنی در انتهای سیستول، زمانی که بطن چپ خالی است، شروع می شود. فشار داخل بطن کاهش می یابد و باعث باز شدن دریچه میترال می شود. سپس بطن چپ پر از خون می شود که از دهلیز چپ می آید.
مشکلات قلب
پاتولوژی های خاصی می توانند بر بطن چپ و ساختارهای آن تأثیر بگذارند. آنها می توانند علت ضربان قلب نامنظم، به نام آریتمی قلبی، ضربان خیلی سریع، به نام تاکی کاردی، یا به طور ساده تر درد قفسه سینه باشند.
والولوپاتی. تمام آسیب شناسی های موثر بر دریچه های قلب، به ویژه دریچه انگور و دریچه آئورت را مشخص می کند. سیر این آسیب شناسی می تواند منجر به تغییر در ساختار قلب با اتساع بطن چپ شود. علائم این شرایط می تواند شامل سوفل قلبی، تپش قلب، یا ناراحتی باشد (4) (5).
انفارکتوس میوکارد. سکته قلبی که حمله قلبی نیز نامیده می شود، مربوط به تخریب بخشی از میوکارد است. علت این آسیب شناسی انسداد شریان کرونری تامین کننده میوکارد است. سلول های میوکارد با کمبود اکسیژن می میرند و تجزیه می شوند. این تخریب منجر به اختلال در عملکرد انقباض قلب می شود که می تواند منجر به توقف قلب شود. انفارکتوس میوکارد به ویژه با ریتم های غیر طبیعی قلب یا نارسایی قلبی آشکار می شود (6).
آنژین سینه ای. آنژین صدری که به آن آنژین نیز گفته می شود، مربوط به درد شدید و عمیق در قفسه سینه است. این بیماری اغلب در هنگام فعالیت ظاهر می شود، اما می تواند در دوره های استرس و به ندرت در حالت استراحت نیز ظاهر شود. علت این درد، تامین ناکافی اکسیژن به میوکارد است. این اغلب به دلیل آسیب شناسی هایی است که بر شریان های کرونری که مسئول شستشوی میوکارد هستند تأثیر می گذارد (7).
پریکاردیت. این آسیب شناسی مربوط به التهاب پریکارد است. علل می تواند متفاوت باشد اما منشاء اغلب عفونت باکتریایی یا ویروسی است. این واکنش های التهابی همچنین می توانند باعث ترشح مایع شوند که منجر به تامپوناد می شود (1). مشخصه دومی فشرده شدن قلب توسط مایع است که از عملکرد طبیعی آن جلوگیری می کند.
درمان ها
مداوا. بسته به آسیب شناسی تشخیص داده شده، ممکن است داروهای مختلفی مانند داروهای ضد انعقاد، ضد تجمع یا حتی داروهای ضد ایسکمیک تجویز شود.
درمان جراحی. بسته به آسیب شناسی تشخیص داده شده، ممکن است یک مداخله جراحی انجام شود. نصب پروتز دریچه می تواند به عنوان مثال در موارد خاصی از بیماری دریچه انجام شود.
معاینه بطن چپ
معاینهی جسمیبه ابتدا ، یک معاینه بالینی به منظور بررسی ضربان قلب به ویژه و ارزیابی علائم درک شده توسط بیمار مانند تنگی نفس یا تپش قلب انجام می شود.
آزمایش تصویربرداری پزشکی. برای ایجاد یا تایید تشخیص، می توان سونوگرافی قلب یا حتی سونوگرافی داپلر انجام داد. آنها را می توان با آنژیوگرافی عروق کرونر، سی تی اسکن، سینتی گرافی قلب یا حتی MRI تکمیل کرد.
الکتروکاردیوگرامبه این آزمایش به شما امکان می دهد فعالیت الکتریکی قلب را تجزیه و تحلیل کنید.
الکتروکاردیوگرام تلاش. این آزمایش امکان تجزیه و تحلیل فعالیت الکتریکی قلب در حین فعالیت بدنی را فراهم می کند.
تاریخچه
کریستیان بارنارد جراح قرن بیستم آفریقای جنوبی به دلیل انجام اولین پیوند موفقیت آمیز قلب مشهور است. او در سال 20 قلب یک زن جوان را که در یک تصادف رانندگی فوت کرده بود به مردی که دچار بیماری عروق کرونر بود پیوند زد. این بیمار پس از عمل زنده می ماند اما 1967 روز بعد به ذات الریه تسلیم می شود (18). از اولین پیوند موفقیت آمیز، پیشرفت پزشکی ادامه یافته است، همانطور که آزمایش های اخیر با پیوند از قلب مصنوعی نشان می دهد.