فهرست
آلوئولیت آلرژیک اگزوژن نیز پنومونیت حساسیتی نامیده می شود. مخفف این بیماری EAA است. این اصطلاح نشان دهنده یک گروه کامل از بیماری ها است که بر روی بینابینی ریه ها، یعنی بافت همبند اندام ها تأثیر می گذارد. التهاب در پارانشیم ریه و راه های هوایی کوچک متمرکز است. زمانی رخ می دهد که انواع آنتی ژن ها (قارچ ها، باکتری ها، پروتئین های حیوانی، مواد شیمیایی) از خارج وارد آنها شوند.
برای اولین بار آلوئولیت آلرژیک اگزوژن توسط J.
در آینده، این امکان وجود داشت که مشخص شود که آلوئولیت آلرژیک از نوع اگزوژن می تواند توسط علل دیگر ایجاد شود. به طور خاص، در سال 1965، سی. رید و همکارانش علائم مشابهی را در سه بیمار که در حال پرورش کبوتر بودند، پیدا کردند. آنها شروع به نامیدن چنین آلوئولیت "ریه عاشقان پرنده" کردند.
آمارهای سال های اخیر حاکی از آن است که این بیماری در بین افرادی که به دلیل فعالیت های حرفه ای خود با پر و پر پرندگان و همچنین با خوراک مرکب تعامل دارند، بسیار شایع است. از 100 جمعیت، آلوئولیت آلرژیک اگزوژن در 000 نفر تشخیص داده می شود. در عین حال، نمی توان به طور دقیق پیش بینی کرد که کدام یک از افراد خاص که به پر یا پرها حساسیت دارند به آلوئولیت مبتلا می شوند.
همانطور که تمرین نشان می دهد، از 5 تا 15٪ از افرادی که با غلظت بالایی از آلرژن ها تعامل داشتند، دچار پنومونیت می شوند. شیوع آلوئولیت در بین افرادی که با غلظت های پایین مواد حساس کار می کنند تا به امروز مشخص نیست. با این حال، این مشکل کاملاً حاد است، زیرا این صنعت هر ساله با شدت بیشتری توسعه می یابد، به این معنی که افراد بیشتری درگیر چنین فعالیت هایی می شوند.
علت
آلوئولیت آلرژیک به دلیل استنشاق یک آلرژن ایجاد می شود که همراه با هوا وارد ریه ها می شود. مواد مختلف می توانند به عنوان یک آلرژن عمل کنند. تهاجمی ترین آلرژن ها در این زمینه اسپورهای قارچی از یونجه پوسیده، پوست درخت افرا، نیشکر و غیره هستند.
همچنین نباید گرده گیاهان، ترکیبات پروتئینی، گرد و غبار خانه را حذف کرد. برخی از داروها، مانند آنتی بیوتیک ها یا مشتقات نیتروفوران، حتی بدون استنشاق قبلی و پس از ورود به بدن از راه های دیگر، می توانند آلوئولیت آلرژیک ایجاد کنند.
نه تنها ورود مواد آلرژی زا به دستگاه تنفسی مهم است، بلکه غلظت و اندازه آنها نیز مهم است. اگر ذرات از 5 میکرون تجاوز نکنند، رسیدن به آلوئول ها و ایجاد واکنش حساسیت مفرط در آنها دشوار نخواهد بود.
از آنجایی که آلرژنهایی که باعث EAA میشوند اغلب با فعالیتهای حرفهای افراد مرتبط هستند، انواع آلوئولیت برای حرفههای مختلف نامگذاری شد:
ریه کشاورز آنتی ژن ها در یونجه کپک زده یافت می شوند، از جمله: اکتینومیست های گرمادوست، Aspergillus spp، Mycropolyspora faeni، Thermoactinomycas vulgaris.
ریه عاشقان پرنده. مواد حساسیت زا در مدفوع و پوست پرندگان یافت می شود. آنها تبدیل به پروتئین آب پنیر پرندگان می شوند.
باگاسوز ماده حساسیت زا نیشکر، یعنی Mycropolysporal faeni و Thermoactinomycas sacchari است.
ریه افرادی که در حال رشد قارچ هستند. کمپوست منبع آلرژن می شود و Mycropolysporal faeni و Thermoactinomycas vulgaris به عنوان آنتی ژن عمل می کنند.
ریه افرادی که از نرم کننده استفاده می کنند. مرطوب کننده ها، بخاری ها و تهویه مطبوع منابع آنتی ژن هستند. حساسیت توسط پاتوژن هایی مانند: Thermoactinomycas vulgaris، Thermoactinomycas viridis، Ameba، Fungi تحریک می شود.
سابروز. پوست درخت چوب پنبه منبع آلرژن می شود و پنیسیلوم فرکانسانس به عنوان خود آلرژن عمل می کند.
آبجو مالت سبک. منبع آنتی ژن جو کپک زده و خود آلرژن آسپرژیلوس کلاواتوس است.
بیماری پنیرساز. منبع آنتی ژن پنیر و ذرات کپک است و خود آنتی ژن Penicillum cseii است.
سکوییز. آلرژن ها در گرد و غبار چوب قرمز یافت می شوند. آنها توسط Graphium spp.، upullaria spp.، Alternaria spp.
تولید کنندگان مواد شوینده ریه آلرژن در آنزیم ها و مواد شوینده یافت می شود. توسط Bacillus subtitus نشان داده می شود.
کارگران آزمایشگاه ریه. منابع آلرژی زا شوره سر و ادرار جوندگان است و خود آلرژن ها با پروتئین ادرارشان نشان داده می شوند.
پودر هیپوفیز بوییدن ریه. آنتی ژن توسط پروتئین های خوک و گاو که در پودر غده هیپوفیز یافت می شود نشان داده می شود.
ریه به کار در تولید پلاستیک. منبعی که منجر به ایجاد حساسیت می شود دی ایزوسیانات ها هستند. آلرژن ها عبارتند از: تولوئن دی سوسیانات، دی فنیل متان دیو سوسیانات.
پنومونیت تابستانی این بیماری به دلیل استنشاق گرد و غبار از محل زندگی مرطوب ایجاد می شود. آسیب شناسی در ژاپن گسترده است. Trichosporon cutaneum به منبع آلرژن تبدیل می شود.
از بین آلرژن های ذکر شده از نظر ایجاد آلوئولیت آلرژیک اگزوژن، اکتینومیست های گرمادوست و آنتی ژن های پرندگان از اهمیت ویژه ای برخوردار هستند. در مناطقی با توسعه کشاورزی بالا، این اکتینومیست ها هستند که از نظر بروز EAA جایگاه پیشرو را اشغال می کنند. آنها توسط باکتری هایی که اندازه آنها از 1 میکرون تجاوز نمی کند نشان داده می شوند. یکی از ویژگی های متمایز چنین میکروارگانیسم هایی این است که آنها دارای خواص نه تنها میکروب ها، بلکه قارچ ها نیز هستند. بسیاری از اکتینومیست های گرمادوست در خاک، در کمپوست، در آب قرار دارند. آنها همچنین در دستگاه های تهویه مطبوع زندگی می کنند.
این گونه از اکتینومیست های گرمادوست منجر به ایجاد آلوئولیت آلرژیک اگزوژن می شود، مانند: Mycropolyspora faeni، Thermoactinomycas vulgaris، Thermoactinomycas viridis، Thermoactinomycas sacchari، Thermoactinomycas scandidum.
همه نمایندگان ذکر شده فلور بیماریزا برای انسان شروع به تکثیر فعال در دمای 50-60 درجه سانتیگراد می کنند. در چنین شرایطی است که فرآیندهای فروپاشی مواد آلی راه اندازی می شوند. دمای مشابهی در سیستم های گرمایشی حفظ می شود. اکتینومیست ها می توانند باعث باگاسوز (بیماری ریوی در افرادی که با نیشکر کار می کنند)، باعث بیماری به نام "ریه کشاورز"، "ریه جمع کننده قارچ (پرورش کنندگان قارچ)" و غیره شوند. همه آنها در بالا ذکر شده اند.
آنتی ژن هایی که بر انسان در تعامل با پرندگان تأثیر می گذارند پروتئین های سرم هستند. اینها آلبومین و گاما گلوبولین ها هستند. آنها در فضولات پرندگان، در ترشحات غدد پوستی کبوتر، طوطی، قناری و غیره وجود دارند.
افرادی که از پرندگان مراقبت می کنند آلوئولیت را با تعامل طولانی و منظم با حیوانات تجربه می کنند. پروتئین های گاو و همچنین خوک ها قادر به تحریک بیماری هستند.
فعال ترین آنتی ژن قارچی Aspergillus spp است. گونه های مختلف این میکروارگانیسم می توانند باعث سابروزیس، ریه آبجو مالت یا ریه پنیرساز شوند.
بیهوده است باور کنیم که با زندگی در شهر و عدم انجام کشاورزی، فرد نمی تواند به آلوئولیت آلرژیک اگزوژن مبتلا شود. در واقع، آسپرژیلوس فومیگاتوس در مناطق مرطوب که به ندرت تهویه می شوند رشد می کند. اگر درجه حرارت در آنها بالا باشد، میکروارگانیسم ها به سرعت شروع به تکثیر می کنند.
همچنین در معرض خطر ابتلا به آلوئولیت آلرژیک افرادی هستند که فعالیت های حرفه ای آنها با ترکیبات شیمیایی واکنش زا مرتبط است، به عنوان مثال، پلاستیک، رزین، رنگ، پلی اورتان. انیدرید فتالیک و دی ایزوسیانات به ویژه خطرناک در نظر گرفته می شوند.
بسته به کشور، شیوع انواع مختلف آلوئولیت آلرژیک زیر قابل ردیابی است:
ریه عاشقان طوطی طوطی اغلب در ساکنان بریتانیا تشخیص داده می شود.
ریه افرادی که از دستگاه های تهویه مطبوع و رطوبت ساز استفاده می کنند در آمریکاست.
نوع تابستانی آلوئولیت که در اثر تکثیر فصلی قارچهای گونه Trichosporon cutaneun ایجاد میشود، در ۷۵ درصد موارد در ژاپنیها تشخیص داده میشود.
در مسکو و در شهرهایی با شرکت های صنعتی بزرگ، بیماران مبتلا به واکنش به آنتی ژن های پرنده و قارچی اغلب تشخیص داده می شوند.
پاتوژنز آلوئولیت آلرژیک اگزوژن
دستگاه تنفسی انسان مرتباً با ذرات گرد و غبار مواجه می شود. و این در مورد آلاینده های آلی و غیر آلی صدق می کند. مشخص شده است که آنتی ژن های یکسان می توانند باعث ایجاد آسیب شناسی های مختلف شوند. برخی از افراد به آسم برونش مبتلا می شوند و برخی دیگر به رینیت مزمن مبتلا می شوند. همچنین افرادی هستند که درماتوز آلرژیک، یعنی ضایعات پوستی را نشان می دهند. ما نباید در مورد ورم ملتحمه ماهیت آلرژیک فراموش کنیم. به طور طبیعی، آلوئولیت اگزوژن آخرین در لیست آسیب شناسی های ذکر شده نیست. اینکه یک فرد خاص به چه نوع بیماری مبتلا خواهد شد بستگی به شدت تماس، نوع آلرژن، وضعیت سیستم ایمنی بدن و عوامل دیگر دارد.
برای اینکه بیمار آلوئولیت آلرژیک اگزوژن را نشان دهد، ترکیبی از چندین عامل ضروری است:
دوز کافی از آلرژن هایی که وارد دستگاه تنفسی شده اند.
قرار گرفتن طولانی مدت در معرض دستگاه تنفسی.
اندازه مشخصی از ذرات پاتولوژیک که 5 میکرون است. معمولاً زمانی که آنتی ژن های بزرگ وارد سیستم تنفسی می شوند، بیماری ایجاد می شود. در این مورد، آنها باید در برونش های پروگزیمال مستقر شوند.
اکثریت قریب به اتفاق افرادی که با چنین آلرژن هایی مواجه می شوند از EAA رنج نمی برند. بنابراین دانشمندان بر این باورند که بدن انسان باید به طور همزمان تحت تأثیر چندین عامل قرار گیرد. آنها به اندازه کافی مورد مطالعه قرار نگرفته اند، اما این فرض وجود دارد که ژنتیک و وضعیت ایمنی مهم هستند.
آلوئولیت آلرژیک اگزوژن به درستی به عنوان بیماری های ایمونوپاتولوژیک شناخته می شود که علت بی شک آن واکنش های آلرژیک نوع 3 و 4 است. همچنین التهاب غیر ایمنی را نیز نباید نادیده گرفت.
نوع سوم واکنش ایمونولوژیک در مراحل اولیه توسعه پاتولوژی از اهمیت ویژه ای برخوردار است. هنگامی که یک آنتی ژن پاتولوژیک با آنتی بادی های کلاس IgG تعامل می کند، تشکیل کمپلکس های ایمنی مستقیماً در بینابینی ریه ها اتفاق می افتد. تشکیل مجتمع های ایمنی منجر به این واقعیت می شود که آلوئول ها و بینابینی آسیب دیده اند، نفوذپذیری عروقی که آنها را تغذیه می کنند افزایش می یابد.
کمپلکس های ایمنی حاصل باعث می شود که سیستم کمپلمان و ماکروفاژهای آلوئولی فعال شوند. در نتیجه، محصولات سمی و ضد التهابی، آنزیم های هیدرولیتیک، سیتوکین ها (فاکتور نکروز تومور - TNF-a و اینترلوکین-1) آزاد می شوند. همه اینها باعث یک واکنش التهابی در سطح محلی می شود.
متعاقبا، سلول ها و اجزای ماتریکس بینابینی شروع به مردن می کنند، التهاب شدیدتر می شود. مقادیر قابل توجهی مونوسیت و لنفوسیت به محل ضایعه وارد می شود. آنها از حفظ واکنش ازدیاد حساسیت نوع تاخیری اطمینان می دهند.
حقایقی که تایید می کنند که واکنش های کمپلکس ایمنی در آلوئولیت آلرژیک اگزوژن مهم هستند:
پس از تعامل با آنتی ژن، التهاب به سرعت در عرض 4-8 ساعت ایجاد می شود.
در شستشوی اگزودا از برونش ها و آلوئول ها و همچنین در قسمت سرم خون، غلظت بالایی از آنتی بادی های کلاس lgG یافت می شود.
در بافت ریه گرفته شده برای بافت شناسی، در بیماران مبتلا به فرم حاد بیماری، ایمونوگلوبولین، اجزای مکمل و خود آنتی ژن ها یافت می شود. همه این مواد کمپلکس های ایمنی هستند.
هنگام انجام تست های پوستی با استفاده از آنتی ژن های بسیار خالص شده که برای یک بیمار خاص پاتولوژیک هستند، یک واکنش کلاسیک از نوع آرتوس ایجاد می شود.
پس از انجام آزمایشات تحریک آمیز با استنشاق پاتوژن ها، تعداد نوتروفیل ها در بیماران در مایع لاواژ برونکوآلوئولار افزایش می یابد.
پاسخ های ایمنی نوع 4 شامل حساسیت بیش از حد تاخیری سلول های CD + T و سمیت سلولی سلول T CD8 + است. پس از ورود آنتی ژن ها به سیستم تنفسی، واکنش های تاخیری در 1-2 روز ایجاد می شود. آسیب به کمپلکس های ایمنی منجر به آزاد شدن سیتوکین ها می شود. آنها به نوبه خود باعث می شوند که لکوسیت ها و اندوتلیوم بافت ریه مولکول های چسبنده را روی سطح بیان کنند. مونوسیت ها و سایر لنفوسیت ها به آنها واکنش نشان می دهند که به طور فعال به محل واکنش التهابی می رسند.
در همان زمان، اینترفرون گاما ماکروفاژهایی را فعال می کند که لنفوسیت های CD4 + تولید می کنند. این نشانه یک واکنش تاخیری است که به لطف ماکروفاژها برای مدت طولانی ادامه دارد. در نتیجه، گرانولوم در بیمار ایجاد می شود، کلاژن به مقدار زیاد شروع به آزاد شدن می کند (فیبروبلاست ها توسط سلول های رشد فعال می شوند) و فیبروز بینابینی ایجاد می شود.
حقایقی که تایید می کنند در آلوئولیت آلرژیک اگزوژن، واکنش های ایمونولوژیکی تاخیری نوع 4 مهم هستند:
لنفوسیت های T در حافظه خونی یافت می شوند. آنها در بافت ریه بیماران وجود دارند.
در بیماران مبتلا به آلوئولیت آلرژیک اگزوژن حاد و تحت حاد، گرانولوم، ارتشاح با تجمع لنفوسیت ها و مونوسیت ها و همچنین فیبروز بینابینی تشخیص داده می شود.
آزمایشها بر روی حیوانات آزمایشگاهی با EAA نشان داده است که لنفوسیتهای T CD4+ برای القای بیماری مورد نیاز هستند.
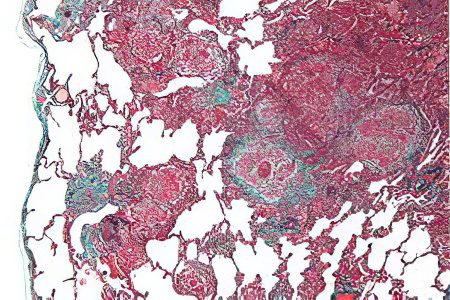
تصویر بافت شناسی EAA
در بیشتر موارد، بیماران مبتلا به آلوئولیت آلرژیک اگزوژن دارای گرانولوم بدون پلاک کشک هستند. آنها در 79-90٪ بیماران شناسایی می شوند.
برای اینکه گرانولوم هایی که با EAA و سارکوئیدوز ایجاد می شوند اشتباه نگیرید، باید به تفاوت های زیر توجه کنید:
با EAA، گرانولوم ها کوچکتر هستند.
گرانولوم ها مرزهای مشخصی ندارند.
گرانولوم ها حاوی لنفوسیت های بیشتری هستند.
دیواره آلوئولی در EAA ضخیم است، آنها دارای ارتشاح لنفوسیتی هستند.
پس از حذف تماس با آنتی ژن، گرانولوم ها به خودی خود در عرض شش ماه ناپدید می شوند.
در آلوئولیت آلرژیک اگزوژن، فرآیند التهابی توسط لنفوسیت ها، مونوسیت ها، ماکروفاژها و سلول های پلاسما ایجاد می شود. ماکروفاژهای کف آلوئولی در داخل خود آلوئول ها و لنفوسیت ها در بینابینی تجمع می یابند. هنگامی که بیماری به تازگی شروع به توسعه کرده است، بیماران دارای یک افیوژن پروتئین و فیبرین هستند که در داخل آلوئول ها قرار دارد. همچنین، بیماران مبتلا به برونشیولیت، فولیکول های لنفاوی، ارتشاح التهابی اطراف برونشیال، که در راه های هوایی کوچک متمرکز شده اند، تشخیص داده می شوند.
بنابراین، این بیماری با سه تغییرات مورفولوژیکی مشخص می شود:
آلوئولیت.
گرانولوماتوز
برونشیولیت.
اگرچه گاهی ممکن است یکی از نشانه ها از بین برود. به ندرت بیماران مبتلا به آلوئولیت آلرژیک اگزوژن دچار واسکولیت می شوند. همانطور که در اسناد مربوطه ذکر شده است، پس از مرگ در یک بیمار تشخیص داده شد. در بیماران مبتلا به فشار خون ریوی، هیپرتروفی شریان ها و شریان ها رخ می دهد.
سیر مزمن EAA منجر به تغییرات فیبرینی می شود که می تواند شدت متفاوتی داشته باشد. با این حال، آنها نه تنها برای آلوئولیت آلرژیک اگزوژن، بلکه برای سایر بیماری های مزمن ریه نیز مشخص هستند. بنابراین نمی توان آن را یک علامت پاتگنومیک نامید. با آلوئولیت طولانی مدت در بیماران، پارانشیم ریه دچار تغییرات پاتولوژیک در نوع ریه لانه زنبوری می شود.
علائم آلوئولیت آلرژیک اگزوژن

این بیماری اغلب در افرادی ایجاد می شود که مستعد واکنش های آلرژیک نیستند. آسیب شناسی پس از تعامل طولانی با منابع، گسترش آنتی ژن ها خود را نشان می دهد.
آلوئولیت آلرژیک اگزوژن می تواند در 3 نوع ایجاد شود:
علائم حاد
شکل حاد بیماری پس از ورود مقدار زیادی آنتی ژن به دستگاه تنفسی رخ می دهد. این ممکن است هم در خانه و هم در محل کار یا حتی در خیابان اتفاق بیفتد.
پس از 4-12 ساعت، دمای بدن فرد به سطوح بالا می رود، لرز ایجاد می شود و ضعف افزایش می یابد. در قفسه سینه سنگینی وجود دارد، بیمار شروع به سرفه می کند، او دچار تنگی نفس می شود. درد در مفاصل و عضلات ظاهر می شود. خلط در هنگام سرفه اغلب ظاهر نمی شود. اگر برگ کند، کوچک است و عمدتاً از مخاط تشکیل شده است.
یکی دیگر از علائم مشخصه EAA حاد سردردی است که روی پیشانی متمرکز است.
در طول معاینه، پزشک به سیانوز پوست اشاره می کند. هنگام گوش دادن به ریه ها، خس خس سینه و خس خس شنیده می شود.
پس از 1-3 روز، علائم بیماری از بین می رود، اما پس از تداخل دیگر با آلرژن، دوباره افزایش می یابد. ضعف عمومی و بی حالی، همراه با تنگی نفس، می تواند تا چند هفته پس از رفع مرحله حاد بیماری، فرد را ناراحت کند.
شکل حاد بیماری اغلب تشخیص داده نمی شود. بنابراین، پزشکان آن را با SARS که توسط ویروس ها یا مایکوپلاسما تحریک می شود، اشتباه می گیرند. کارشناسان باید مراقب کشاورزان باشند و همچنین بین علائم EAA و علائم مایکوتوکسیکوز ریوی که با ورود اسپورهای قارچ به بافت ریه ایجاد می شود، تمایز قائل شوند. در بیماران مبتلا به میوتوکسیکوز، رادیوگرافی ریه هیچ گونه تغییر پاتولوژیک را نشان نمی دهد و آنتی بادی های رسوب کننده در قسمت سرم خون وجود ندارد.
علائم تحت حاد
علائم شکل تحت حاد بیماری به اندازه شکل حاد آلوئولیت مشخص نیست. چنین آلوئولیت به دلیل استنشاق طولانی مدت آنتی ژن ها ایجاد می شود. اغلب این اتفاق در خانه رخ می دهد. بنابراین، التهاب تحت حاد در بیشتر موارد با مراقبت از طیور تحریک می شود.
تظاهرات اصلی آلوئولیت آلرژیک اگزوژن تحت حاد عبارتند از:
تنگی نفس که پس از فعالیت بدنی فرد بدتر می شود.
افزایش خستگی.
سرفه ای که خلط شفاف تولید می کند.
در مراحل اولیه توسعه آسیب شناسی، دمای بدن ممکن است افزایش یابد.
کرپیتوس هنگام گوش دادن به ریه ها ملایم خواهد بود.
تشخیص EAA تحت حاد از سارکوئیدوز و سایر بیماری های بینابینی مهم است.
علائم نوع مزمن
شکل مزمن این بیماری در افرادی ایجاد می شود که برای مدت طولانی با دوزهای کوچک آنتی ژن تعامل دارند. علاوه بر این، آلوئولیت تحت حاد در صورت عدم درمان می تواند مزمن شود.
سیر مزمن بیماری با علائمی مانند:
با گذشت زمان، تنگی نفس افزایش می یابد، که با فعالیت بدنی آشکار می شود.
کاهش وزن مشخص که می تواند به بی اشتهایی برسد.
این بیماری با ایجاد کور ریوی، فیبروز بینابینی، نارسایی قلبی و تنفسی تهدید می کند. از آنجایی که آلوئولیت آلرژیک اگزوژن مزمن شروع به توسعه نهفته می کند و علائم شدیدی را نشان نمی دهد، تشخیص آن دشوار است.
تشخیص آلوئولیت آلرژیک اگزوژن

برای شناسایی این بیماری، باید به معاینه ریه ها با اشعه ایکس تکیه کرد. بسته به مرحله ایجاد آلوئولیت و شکل آن، علائم رادیولوژیکی متفاوت خواهد بود.
شکل حاد و تحت حاد بیماری منجر به کاهش شفافیت زمینه هایی مانند شیشه زمین و گسترش کدورت های گره ای می شود. اندازه گره ها از 3 میلی متر تجاوز نمی کند. آنها را می توان در تمام سطح ریه ها یافت.
قسمت بالایی ریه ها و بخش های پایه آنها با گره پوشیده نشده است. اگر فرد تعامل با آنتی ژن ها را متوقف کند، پس از 1-1,5 ماه، علائم رادیولوژیکی بیماری ناپدید می شوند.
اگر بیماری سیر مزمن داشته باشد، سایه های خطی با طرح کلی واضح، نواحی تیره که با گره ها نشان داده می شوند، تغییرات در بینابینی و کاهش اندازه میدان های ریه در تصویر اشعه ایکس قابل مشاهده است. هنگامی که آسیب شناسی یک دوره دویدن دارد، ریه لانه زنبوری تجسم می شود.
سی تی روشی است که در مقایسه با رادیوگرافی از دقت بسیار بالاتری برخوردار است. این مطالعه نشانه هایی از EAA را نشان می دهد که با رادیوگرافی استاندارد قابل مشاهده نیستند.
آزمایش خون در بیماران مبتلا به EAA با تغییرات زیر مشخص می شود:
لکوسیتوز تا 12-15×103/ml به طور معمول، سطح لکوسیت ها به سطح 20-30×10 می رسد.3/ میلی لیتر.
فرمول لکوسیت به سمت چپ تغییر می کند.
افزایش سطح ائوزینوفیل رخ نمی دهد، یا ممکن است کمی افزایش یابد.
ESR در 31 درصد بیماران تا 20 میلی متر در ساعت و در 8 درصد بیماران تا 40 میلی متر در ساعت افزایش می یابد. در سایر بیماران، ESR در محدوده طبیعی باقی می ماند.
سطح lgM و lgG افزایش می یابد. گاهی اوقات یک جهش در ایمونوگلوبولین های کلاس A وجود دارد.
در برخی بیماران فاکتور روماتوئید فعال می شود.
سطح LDH کل را افزایش می دهد. اگر این اتفاق بیفتد، می توان به التهاب حاد در پارانشیم ریه مشکوک شد.
برای تایید تشخیص از روشهای Ouchterlony double diffusion، micro-Ouchterlony، counter immunolectrophoresis و ELISA (ELISA، ELIEDA) استفاده میشود. آنها به شما این امکان را می دهند که آنتی بادی های رسوب کننده خاص آنتی ژن هایی را که باعث ایجاد آلرژی شده اند شناسایی کنید.
در مرحله حاد بیماری، پادتنهای رسوبدهنده تقریباً در خون هر بیمار به گردش در میآیند. هنگامی که آلرژن با بافت ریه بیماران تعامل خود را متوقف می کند، سطح آنتی بادی ها کاهش می یابد. با این حال، آنها می توانند برای مدت طولانی (تا 3 سال) در قسمت سرم خون وجود داشته باشند.
هنگامی که بیماری مزمن است، آنتی بادی ها شناسایی نمی شوند. احتمال نتایج مثبت کاذب نیز وجود دارد. در کشاورزان بدون علائم آلوئولیت در 9 تا 22 درصد موارد و در دوستداران پرندگان در 51 درصد موارد مشاهده می شود.
در بیماران مبتلا به EAA، ارزش آنتی بادی های رسوب دهنده با فعالیت فرآیند پاتولوژیک ارتباطی ندارد. سطح آنها می تواند تحت تأثیر عوامل مختلفی قرار گیرد. بنابراین در افراد سیگاری دست کم گرفته می شود. بنابراین، تشخیص آنتی بادی های خاص را نمی توان شواهدی از EAA در نظر گرفت. در عین حال، عدم وجود آنها در خون نشان دهنده عدم وجود بیماری نیست. با این حال، آنتی بادی ها نباید حذف شوند، زیرا در صورت وجود علائم بالینی مناسب، می توانند فرض موجود را تقویت کنند.
آزمایش کاهش ظرفیت انتشار ریه ها نشان دهنده است، زیرا سایر تغییرات عملکردی در EAA مشخصه سایر انواع آسیب شناسی است که با آسیب به بینابینی ریه ها همراه است. هیپوکسمی در بیماران مبتلا به آلوئولیت آلرژیک در حالت آرام مشاهده می شود و در طی فعالیت بدنی افزایش می یابد. نقض تهویه ریه توسط یک نوع محدود کننده رخ می دهد. علائم بیش فعالی راه هوایی در 10-25 درصد بیماران تشخیص داده می شود.
آزمایش های استنشاقی برای اولین بار در سال 1963 برای تشخیص آلوئولیت آلرژیک استفاده شد. آئروسل ها از گرد و غبار گرفته شده از یونجه کپک زده ساخته می شدند. آنها منجر به تشدید علائم بیماری در بیماران شدند. در عین حال، عصاره های گرفته شده از "یونجه خالص" چنین واکنشی را در بیماران ایجاد نکرد. در افراد سالم، حتی آئروسل های دارای کپک نیز علائم پاتولوژیک را تحریک نمی کنند.
آزمایشات تحریک آمیز در بیماران مبتلا به آسم برونش باعث بروز واکنش های سریع ایمونولوژیک نمی شود، باعث ایجاد اختلال در عملکرد ریه ها نمی شود. در حالی که در افرادی که پاسخ ایمنی مثبت دارند، منجر به تغییراتی در عملکرد سیستم تنفسی، افزایش دمای بدن، لرز، ضعف و تنگی نفس می شود. پس از 10-12 ساعت، این تظاهرات خود به خود ناپدید می شوند.
تأیید تشخیص EAA بدون انجام آزمایشات تحریک آمیز امکان پذیر است، بنابراین از آنها در عمل پزشکی مدرن استفاده نمی شود. آنها فقط توسط متخصصانی استفاده می شوند که باید علت بیماری را تأیید کنند. از طرف دیگر، کافی است بیمار را در شرایط معمول خود مشاهده کنید، به عنوان مثال، در محل کار یا خانه، جایی که تماس با آلرژن وجود دارد.
لاواژ برونکوآلوئولار (BAL) به شما امکان می دهد ترکیب محتویات آلوئول ها و قسمت های دور ریه ها را ارزیابی کنید. تشخیص را می توان با تشخیص افزایش پنج برابری عناصر سلولی در آن تایید کرد و 80٪ از آنها توسط لنفوسیت ها (عمدتا سلول های T، یعنی لنفوسیت های CD8 +) نشان داده می شود.
شاخص تنظیم ایمنی در بیماران به کمتر از یک کاهش می یابد. با سارکوئیدوز، این رقم 4-5 واحد است. با این حال، اگر در 3 روز اول پس از توسعه حاد آلوئولیت شستشو انجام شود، تعداد نوتروفیل ها افزایش می یابد و لنفوسیتوز مشاهده نمی شود.
علاوه بر این، لاواژ امکان تشخیص افزایش تعداد ماست سل ها را ده برابر می کند. این غلظت از ماست سل ها می تواند تا 3 ماه یا بیشتر پس از تماس با ماده حساسیت زا باقی بماند. این شاخص فعالیت فرآیند تولید فیبرین را مشخص می کند. اگر بیماری دوره تحت حاد داشته باشد، پلاسماسل ها در لاواژ یافت می شوند.
انجام تشخیص افتراقی

بیماری هایی که آلوئولیت آلرژیک اگزوژن باید از آنها متمایز شود:
سرطان آلوئول یا متاستازهای ریه. در مورد تومورهای سرطانی، هیچ ارتباطی بین علائم بیماری ظاهر شده و تماس با آلرژن ها وجود ندارد. آسیب شناسی به طور مداوم در حال پیشرفت است که با تظاهرات شدید مشخص می شود. در قسمت سرم خون، آنتی بادی های رسوب دهنده به آلرژن ها آزاد نمی شوند. همچنین، اطلاعات را می توان با استفاده از اشعه ایکس از ریه ها روشن کرد.
سل میلیاری با این بیماری، هیچ ارتباطی با آلرژن ها وجود ندارد. عفونت خود سیر شدید و توسعه طولانی دارد. تکنیکهای سرولوژیکی تشخیص آنتیبادیهای آنتیژن سل را امکانپذیر میسازد، در حالی که به نظر نمیرسد که آلرژنهای خارجی باشند. معاینه اشعه ایکس را فراموش نکنید.
سارکوئیدوز این بیماری با فعالیت حرفه ای یک فرد مرتبط نیست. با آن، نه تنها اندام های تنفسی، بلکه سایر سیستم های بدن نیز تحت تأثیر قرار می گیرند. غدد لنفاوی ناف در قفسه سینه در هر دو طرف ملتهب می شوند، واکنش ضعیف یا منفی به توبرکولین وجود دارد. واکنش کویم برعکس مثبت خواهد بود. سارکوئیدوز را می توان با بررسی بافت شناسی تایید کرد.
سایر آلوئولیت های فیبروزان با آنها، اغلب، بیماران مبتلا به واسکولیت می شوند و آسیب سیستمیک به بافت همبند نه تنها به ریه ها، بلکه به کل بدن نیز مربوط می شود. با تشخیص مشکوک، بیوپسی ریه با بررسی بافت شناسی بیشتر مواد به دست آمده انجام می شود.
پنومونی. این بیماری پس از سرماخوردگی ایجاد می شود. در عکس اشعه ایکس، خاموشی قابل مشاهده است که به دلیل نفوذ بافت ظاهر می شود.
ICD-10 آلوئولیت آلرژیک اگزوژن را به کلاس X "بیماری های تنفسی" ارجاع می دهد.
توضیحات:
J 55 بیماری تنفسی ناشی از گرد و غبار خاص.
J 66.0 بیسینوزیس.
J 66.1 بیماری پوسته های کتان.
J 66.2 کانابیوز.
J 66.8 بیماری تنفسی ناشی از سایر گرد و غبارهای آلی مشخص شده.
J 67 پنومونیت با حساسیت بیش از حد.
J 67.0 ریه یک کشاورز (کارگر کشاورزی).
J 67.1 باگاسوز (برای گرد و غبار نیشکر)
J 67.2 ریه پرورش دهنده طیور.
J 67.3 سوبروز
J 67.4 ریه مالت کارگر.
J 67.5 ریه کارگر قارچ.
J 67.6 ریه پوست درخت افرا.
J 67.8 پنومونیت با حساسیت بیش از حد ناشی از سایر غبارهای آلی.
J 67.9 پنومونیت با حساسیت بیش از حد ناشی از گرد و غبار آلی نامشخص دیگر.
تشخیص را می توان به صورت زیر فرموله کرد:
آلوئولیت آلرژیک اگزوژن (ریه کشاورز)، شکل حاد.
آلوئولیت آلرژیک ناشی از دارو ناشی از فورازولیدون، فرم تحت حاد، با نارسایی تنفسی.
آلوئولیت آلرژیک اگزوژن (ریه پرورش دهنده طیور)، فرم مزمن. قلب ریوی مزمن، برونشیت مزمن.
درمان آلوئولیت آلرژیک اگزوژن
برای مقابله با این بیماری، لازم است به طور کامل تعامل بیمار و آلرژن حذف شود. یک فرد در حین کار باید از ماسک ها، فیلترهای مخصوص استفاده کند. تغییر شغل و عادات بسیار مطلوب است. به منظور جلوگیری از پیشرفت آسیب شناسی، شناسایی آن در مراحل اولیه توسعه مهم است. اگر تماس با ماده حساسیت زا ادامه یابد، تغییرات در ریه ها غیرقابل برگشت خواهد بود.
دوره شدید آلوئولیت نیاز به تجویز گلوکوکورتیکواستروئیدها دارد. آنها فقط می توانند توسط پزشک و با قرار ملاقات تجویز شوند.
برای بیمارانی که ریه ها بیش از حد پاسخ می دهند، برونشودیلاتورهای استنشاقی تجویز می شود. اگر بیماری منجر به ایجاد عوارض شده باشد، از آنتی بیوتیک ها، دیورتیک ها، اکسیژن و غیره استفاده می شود.
پیش بینی و پیشگیری

برای جلوگیری از پیشرفت بیماری، لازم است تمام تماس های ممکن با آلرژن ها به حداقل برسد. بنابراین، یونجه باید کاملا خشک شود، چاله سیلو باید باز باشد. اماکن تولیدی باید کاملاً تهویه شود و در صورت حضور حیوانات و پرندگان در آن، الزامات بهداشتی و بهداشتی باید به شدت رعایت شود. دستگاه های تهویه مطبوع و سیستم های تهویه باید با کیفیت بالا و به موقع و غیره پردازش شوند.
اگر آلوئولیت قبلاً ایجاد شده باشد، بیمار باید تماس با آلرژن ها را حذف کند. زمانی که فعالیت حرفه ای مقصر می شود، شغل تغییر می کند.
پیش آگهی متفاوت است. اگر بیماری در مراحل اولیه تشخیص داده شود، آسیب شناسی می تواند خود به خود برطرف شود. عود آلوئولیت منجر به این واقعیت می شود که بافت ریه دچار تغییرات غیرقابل برگشتی می شود. این امر پیش آگهی و همچنین عوارض آلوئولیت یا دوره مزمن آن را بدتر می کند.









